Кератит или воспаление роговицы: виды, причины развития и возможные методы лечения
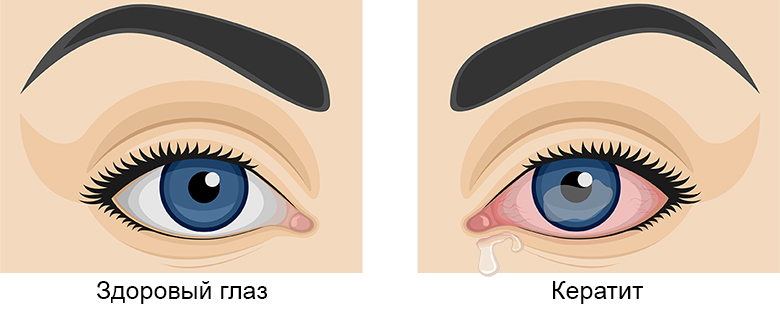
Кератит — остро протекающее воспалительное заболевание роговицы, куполообразной оболочки, которая покрывает глазное яблоко спереди. Причины патологии разнообразны, а его симптомы — болезненны и существенно ухудшают качество жизни.
Причины кератита
На практике кератит глаза классифицируют по причине, вызывавшей его — инфекционной природы или неинфекционной.
Инфекционный кератит развивается при попадании и размножении на поверхности роговицы микроорганизмов, среди которых могут быть:
- Бактерии. Чаще всего выявляются Pseudomonas aeruginosa (синегнойная палочка) и Staphylococcus aureus (лучистый стафилококк). Одна из причин размножения этих бактерий на роговице — неправильный уход за контактными линзами.
- В развитии вирусного кератита основная роль принадлежит вирусу герпеса, который обитает в клетках нервной системы и легко передается от человека к человеку или аутоинфицированием, когда больной герпесом человек трогает «простуду» на губах, а затем через руки переносит ее в глаз.
Грибковый кератит глаза вызывают грибы рода Candida (молочница роговицы), Fusarium и Aspergillus. Заражение происходит при непосредственном контакте с грибками (например, грязными руками) или при неправильном уходе за линзами.
Паразитарный кератит встречается нечасто, его вызывают амебы Acanthamoeba, которые живут в почве, воде, во влажной траве и т. п. При несоблюдении гигиены (например, при мытье линз водой) вполне возможно заражение амебой. Одна из разновидностей паразитарного кератита — онхоцеркозный. Его вызывает гельминт, который переносит особый вид мошек. Личинки гельминта попадают на роговицу и вызывают ее воспаление, которое постепенно углубляется и может привести к полной слепоте. Заразиться этой болезнью можно в Йемене, странах Латинской Америки, Западной и Центральной Африки.
Классификация кератитов
По степени поражения кератиты классифицируют:
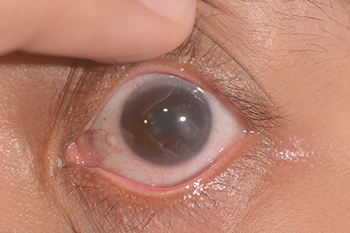
 Поверхностный кератит глаза — легкая степень заболевания, когда процесс затрагивает только верхнюю часть роговицы. Исход такого кератита, как правило, благоприятный, заживление проходит без последствий.
Поверхностный кератит глаза — легкая степень заболевания, когда процесс затрагивает только верхнюю часть роговицы. Исход такого кератита, как правило, благоприятный, заживление проходит без последствий. Глубокий или стромальный кератит развивается при проникновении воспалительного процесса вглубь стромальной ткани глаза. Исходом его в таких случаях могут быть:
Глубокий или стромальный кератит развивается при проникновении воспалительного процесса вглубь стромальной ткани глаза. Исходом его в таких случаях могут быть:- облачко или nubecula — небольшое помутнение, которое может пройти со временем при условии грамотного лечения;
- пятно или macula — довольно плотный, заметный очаг белесого цвета;
- бельмо или leycoma — беловатое, плотное помутнение на месте воспалительного инфильтрата роговицы.
По месту расположения очага инфильтрации различают:
- центральный кератит — в зоне зрачка;
- парацентральный кератит глаза — в области радужки;
- периферический — по наружному краю роговицы.
Кератиты могут развиться как осложнение какого-либо заболевания (эндогенный кератит) или иметь внешние причины (экзогенный).
К первой подгруппе относятся:
- синдром сухого глаза;
- гиповитаминоз;
- туберкулезный, сифилисный кератит;
- нейропатическая форма (при невралгии тройничного нерва, параличах лицевых мышц и т. п.);
- аллергическое воспаление роговицы;
- возникающие на фоне заболеваний соединительной ткани;
- идиопатические кератиты, причина которых не выяснена.
К экзогенным относятся:
- травматический кератит (порезы, травмы острыми и тупыми предметами, ожоги химическими веществами и т. д.);
- диффузный ламеллярный кератит — повреждение роговицы как осложнение операции LASIK;
- фотокератит — ожог роговицы лучами солнца или сваркой;
- кератиты, связанные с заболеваниями глаз (век, конъюнктивы и т. д.).
Кератит глаза: симптомы и возможные признаки
Развитие заболевания проходит по стадиям:
 Инфильтрация или воспаление.
Инфильтрация или воспаление. Изъязвления (образование язв).
Изъязвления (образование язв). Очищение язвы.
Очищение язвы. Формирование рубца.
Формирование рубца.
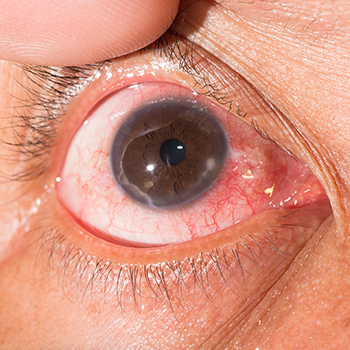
Для большинства случаев кератита симптомы типичны. Это жалобы на светобоязнь, слезотечение, блефароспазм (непроизвольное смыкание век), ощущение инородного тела («песка») в глазу. При появлении язв присоединяются жалобы на боль, резь, ухудшение зрения.
При осмотре обнаруживаются общие симптомы, которые могут говорить о кератите: покраснение, отек, помутнение, появление на поверхности чешуек, язвочек.
Герпетический кератит часто может начинаться с резкой боли, он очень быстро распространяется вглубь, вызывая помутнение роговицы, образование язв. Нередко заболевание протекает в форме «дендритных язв» — хронической герпетической форме кератита, при которой мелкие язвочки расположены по ветвящимся линиям.
Травматический кератит может протекать в форме ползучей язвы роговицы, с очень острыми, нестерпимыми болями. Язва «продвигается» вдоль роговицы, постепенно охватывая не только поверхностные, но и более глубокие ее слои, а потом и проникая вглубь. При несвоевременной диагностике, неправильном лечении возможно развитие гипопиона — скопления гноя в передней нижней части глаза.
Диагностика
Постановкой диагноза и лечением кератита у взрослых занимается врач-офтальмолог. Для диагностики врач проведет наружный осмотр, биомикроскопию с помощью налобной щелевой лампы. Проводятся также осмотр век изнутри, проверка глазного дна, определение остроты зрения, осмотр роговицы с помощью кератоскопа, флюоресцеиновая инстилляционная проба.
Могут быть проведены дополнительные инструментальные и лабораторные исследования:
- УЗИ глаза;
- биопсия роговицы для цитологического исследования;
- мазок для бакпосева;
- аллергопробы для исключения аллергической природы заболевания.
Лечение
Схема лечения кератита у взрослых зависит от его этиологии — причины, вызвавшей заболевание, степени поражения роговицы, особенностей жизни и истории болезней пациента (возраст, наличие хронических заболеваний, противопоказания к лекарствам и т. п). Лечение кератита может проводиться в домашних (амбулаторных) условиях или в профильном офтальмологическом стационаре (отделении). Выбор определяется врачом на основании клинической ситуации и тяжести состояния, сложности предстоящего лечения, других факторов.
Инфекционные кератиты лечатся с помощью препаратов, которые действуют на возбудитель— противовирусные, антибактериальные, противопаразитарные. Они могут использоваться местно (мази, капли, гели, инъекции под конъюнктиву) или назначаться для приема внутрь в виде таблеток, инъекций. Препараты для лечения кератита инфекционной природы подбираются по типу возбудителя (определяется на диагностическом этапе).
Для лечения вирусных кератитов используются интерфероны, препараты ацикловира; при бактериальных — антибиотики широкого спектра действия, эффективные в том числе против синегнойной палочки и кокковой флоры; при грибковых — антимикотические средства.
Туберкулезный кератит лечат по схемам противотурберкулезной химиотерапии совместно с фтизиатром. При аллергическом типе проводят местное лечение кератита и общую терапию аллергии с помощью системных и местных препаратов, АСИТ.
Для профилактики повышения внутриглазного давления, глаукомы назначают мидриатики — средства, расширяющие зрачок, снижающие напряжение мышц глаза. Используют также препараты, повышающие местный иммунитет, стимулирующие заживление язв. Это также могут быть капли, мази, гели или физиотерапевтические процедуры.
Вопрос о применении гормональных (стероидных) местных препаратов остается сложным. Они могут ускорить разрешение воспаления, снизить риск образования рубцов. Но, с другой стороны, применение этих препаратов в офтальмологии опасно быстрым развитием вторичной инфекции, снижением скорости эпителизации. Как правило, стероиды назначают на короткое время при фото- и лучевых кератитах, лечении кератита глаза у лиц, не носивших контактные линзы.
При кератите на фоне синдрома сухого глаза, а также для улучшения состояния роговицы, снижения неприятных симптомов в период лечения заболевания, используют местные увлажняющие и репаративные препараты - капли, гели. Из репаративных средств можно отметить лекарственный препарат– Корнерегель.
В составе препарата Корнерегель содержится декспантенол, в максимальной на рынке среди глазных форм концентрации1.
Корнерегель используется как вспомогательное средство для лечения инфекционных поражений роговицы бактериального, вирусного или грибкового происхождения1.
При включении препарата Корнерегель в комплексную терапию он применяется последним или выдерживается 15-минутный интервал после закладывания других средств. Контактные линзы при использовании Корнерегеля нужно снимать1.
В случае если, усугубляются симптомы кератита, лечение методами консервативной терапии не помогает, может проводиться хирургическое лечение заболевания. Показанием для него являются:
- стойкие язвы;
- образование рубцов и спаек;
- тяжелое течение кератита с осложнениями.
В качестве хирургических методов могут использоваться трансплантация (пересадка) роговицы, удаление язв лазером, методом диатермокоагуляции, эксимерлазерной кератопластики.
Возможные прогнозы
В некоторых случаях, при тяжелом течении, неправильном или несвоевременно начатом лечении кератит глаза может закончиться слепотой, образованием бельма, вторичной формы глаукомы, гибелью глаза как анатомической структуры (особенного часто встречается при ползущих и гнойных язвах), атрофией зрительного нерва, флегмоной.
Меры профилактики
Специфических методов профилактики заболевания нет. Рекомендуется соблюдать гигиенический режим, не трогать глаза грязными руками, одеждой. Соблюдать рекомендованные меры по очистке и хранению, ношению и регулярности замены контактных линз.
При возникновении любых заболеваний глаз не стоит заниматься самолечением: отличить конъюнктивит от кератита, особенно при вялом течении заболевания, не всегда может даже специалист — потребуется проведение методов диагностики. При этом неправильное лечение кератита на первых этапах может привести к развитию стойких изменений тканей роговицы или глаза, потере зрения.
Литература
- 1
- Инструкция по применения лекарственного препарата Корнерегель
- 2
- Корнерегель Рег. уд. П N015841/01 от 30.09.2009
БАД. Не является лекарственным средством
Имеются противопоказания. Необходимо проконсультироваться со специалистом
Имеются противопоказания, необходимо ознакомиться с инструкцией по применению или получить консультацию специалиста
RUS-OPH-CRN-CRN-04-2019-1632




 RUS-OPH-ART-OCU-09-2020-2590
RUS-OPH-ART-OCU-09-2020-2590