Терапия глазных инфекций в условиях развития антибиотикорезистентности
Приобретение бактериями устойчивости к воздействию антибиотиков является глобальной проблемой здравоохранения. Исследования показали [1], что частое назначение антибиотиков, их широкое применение в сельском хозяйстве и использование неадекватных режимов дозирования внесли значительный вклад в развитие антибиотикорезистетности. Не обошла эта проблема и офтальмологию: резистентность бактерий к антибиотикам наблюдалась в ряде исследований и была связана с эмпирическим назначением препаратов, кратковременным воздействием и повторным назначением того же антибиотика [2,3]. Инфекция, вызванная резистентным штаммом, усложняет выбор препарата и увеличивает риск неудачного исхода терапии с потенциально опасными последствиями для зрительной функции [4]. Наиболее частыми возбудителями глазных инфекций являются коагулаза-негативные стафилококки, Staphylococcus aureus, Streptococcus pneumonia, Haemophilus influenza и Pseudomonas aeruginosa [5], поэтому наблюдение за штаммами этих видов бактерий представляет собой особый научно-практический интерес.
В рамках масштабного многоцентрового наблюдательного исследования ARMOR [5], начатого еще в 2009 году, отслеживаются показатели антибиотикорезистентности in vitro среди указанных глазных патогенов. В прошлом году была опубликована работа с анализом результатов наблюдений исследователей в период с 2009 по 2016 гг. Всего для анализа было собрано 4 829 изолятов бактерий. Анализ данных продемонстрировал, что в условиях in vitro среди штаммов коагулаза-негативных стафилококков и S. aureus чувствительность к различным фторхинолонам составляла порядка 64-66%. Для S. pneumoniae, H. influenza и P. aeruginosa этот показатель для фторхинолонов составлял 92-99%.
Минимальная ингибирующая концентрация (МПК90) для антибиотика офлоксацина, выпущенного еще в 80-х гг. прошлого века, была сопоставима с показателями более новых антибиотиков, а в случае коагулаза-негативных стафилококков офлоксацин проявил себя более эффективным по сравнению с фторхинолонами 3-4 поколения.
Эти результаты подтверждаются недавним исследованием, в котором 90% изолятов, полученных от пациентов с коагулаза-негативным стафилококковым кератитом, были восприимчивы к офлоксацину и ванкомицину [6].
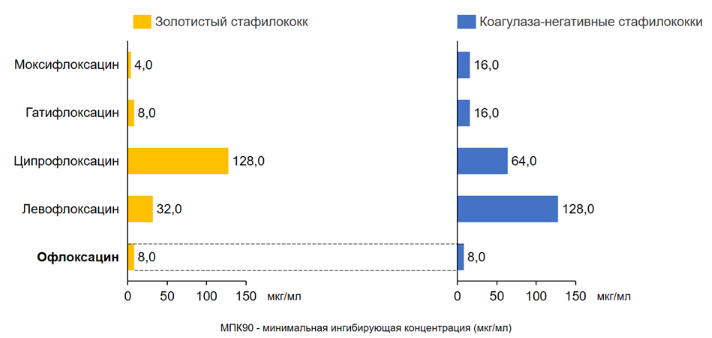
Результаты исследований подтверждают обоснованность наличия офлоксацина в современных рекомендациях: так, препарат фигурирует в актуальных рекомендациях по лечению бактериального кератита от ведущей офтальмологической организации мира — Американской академии офтальмологии [7]. Как отмечают специалисты [7], применение офлоксацина 0.3% и левофлоксацина 1.5% при бактериальном кератите показывало схожую эффективность в отношении реэпителизации и отсутствие прогрессирования инфильтрата. Следует иметь в виду, что левофлоксацин в России зарегистрирован в концентрации 0.5%, а не 1.5% [8]. Таким образом, при лечении бактериальных кератитов офлоксацин показал сравнимую эффективность с левофлоксацином более высокой концентрации, чем применяется в России.
Результаты ARMOR соответствуют данным, полученным в других исследованиях, таких как LEADER [9] и AWARE [10], в которых также подтверждалась чувствительность бактерий к антибиотикам, незначительный рост показателей резистентности и снижение их в случае применения ряда препаратов. По заключению авторов исследования ARMOR [5], такие результаты открывают новые перспективы использования известных антибиотиков.
Литература
- 1
- Ventola C.L. The antibiotic resistance crisis: causes and threats. // P T J. MediMedia, USA, 2015. Vol. 40, № 4. P. 277–283.
- 2
- Dave S.B., Toma H.S., Kim S.J. Changes in ocular flora in eyes exposed to ophthalmic antibiotics // Ophthalmology. 2013. Vol. 120, № 5. P. 937–941.
- 3
- Grzybowski A., Brona P., Kim S.J. Microbial flora and resistance in ophthalmology: a review // Graefe’s Archive for Clinical and Experimental Ophthalmology. Springer Verlag, 2017. Vol. 255, № 5. P. 851–862.
- 4
- Bertino J.S. Impact of antibiotic resistance in the management of ocular infections: The role of current and future antibiotics // Clinical Ophthalmology. 2009. Vol. 3, № 1. P. 507–521.
- 5
- Thomas R.K., Melton R., Asbell P.A. Antibiotic resistance among ocular pathogens: Current trends from the ARMOR surveillance study (2009–2016) // Clin. Optom. Dove Medical Press Ltd., 2019. Vol. 11. P. 15–26.
- 6
- Kate A. et al. Clinical Features and Outcomes of Kocuria Keratitis and Comparison With Coagulase-Negative Staphylococci Keratitis // Cornea. 2020. P. 1.
- 7
- Lin A. et al. Bacterial Keratitis Preferred Practice Pattern® // Ophthalmology. Elsevier Inc., 2019. Vol. 126, № 1. P. P1–P55.
- 8
- Левофлоксацин, капли глазные | Государственный реестр лекарственных средств [Electronic resource]. URL: http://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=569ba953-8c73-40ca-8d5f-e8039105ed9b&t= (Дата обращения: 16.04.2020).
- 9
- Pfaller M.A. et al. Five-year summary of in vitro activity and resistance mechanisms of linezolid against clinically important gram-positive cocci in the United States from the LEADER surveillance program (2011 to 2015) // Antimicrob. Agents Chemother. American Society for Microbiology, 2017. Vol. 61, № 7.
- 10
- Sader H.S. et al. Antimicrobial Susceptibility Trends among Staphylococcus aureus Isolates from U.S. Hospitals: Results from 7 Years of the Ceftaroline (AWARE) Surveillance Program, 2010 to 2016. // Antimicrob. Agents Chemother. 2017. Vol. 61, № 9.
RUS-OPH-FLX-FLX-04-2020-2305
23.04.2020




 RUS-OPH-ART-OCU-09-2020-2590
RUS-OPH-ART-OCU-09-2020-2590